
1.什麼是膝關節骨性關節炎?
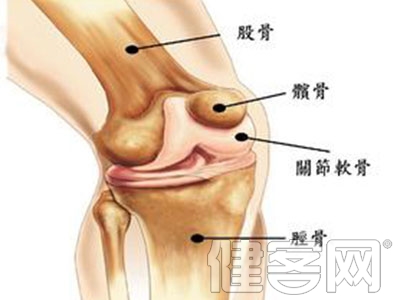
正常膝關節由3塊骨構成,即股骨,胫骨和髌骨。構成關節的3塊骨的表面被一層光滑的軟骨覆蓋,以減少關節活動時的摩擦。骨性關節炎(英文簡稱OA)是膝關節炎症中最常見的病因,是一種以關節軟骨變性和丟失及關節邊緣和軟骨下骨骨質再生為特征的慢性關節炎疾病,最先發生的部位在軟骨。
2.膝關節骨性關節炎(OA)的病因有哪些?
目前對OA的病因上未完全明了。目前一般認為有以下幾點。
(1)年齡:年齡是最常見的發病因素,發病率隨年齡成正比,但病檢證實在一些老年人中並不發生膝關節OA,所以OA並非衰老後的必然結果。在青壯年創傷後也可發生OA,所以說年齡增大很可能只是增加了OA發生的危險性;
(2)肥胖:因為體重增加了膝關節的負荷,使膝關節超載。大多數肥胖者膝關節骨性關節炎病變的常見部位集中於內側軟骨。尤其是缺少運動的肥胖者更易患此病。
(3)遺傳:由不同種族和不同人群骨性關節炎的患病率不同而得出此推斷。
(4)雌激素:女性發病率較高,且絕經後明顯增加,且與關節軟骨中發現雌激素受體有關。故不少學者推論女性患者與雌激素有關。
(5)關節損傷及過度使用:膝關節內的交叉韌帶和半月板損傷,可使關節軟骨面局部的負荷和磨損增加;嚴重創傷特別是骨折,也可能改變其他部位的功能,導致骨性關節炎。研究表明,無電梯樓房居民膝關節痛、膝關節骨性關節炎的發病率均高於平房居民。
簡單總結即是:女性、體重超標、父母有患骨關節炎、關節受過損傷、從事關節重復性運動的職業等。
3.膝關節骨性關節炎的常見症狀是什麼?
(1)疼痛:疼痛是膝關節骨性關節炎的最早出現的症狀,早期常為間歇性疼痛,疼痛部位主要在膝關節間隙,運動時加重,而休息後好轉。在膝關節骨性關節炎(OA)晚期,休息時也會出現疼痛,甚至在夜間疼痛。痛常常是酸痛性質。一般疼痛位置局限在患病關節的關節間隙,但當伴有滑膜炎時常表現為全膝關節痛。膝關節OA一般關節內滲出液較少,只有在急性滑膜炎時才有大量關節積液。
(2)膝關節肥大:常因為膝關節骨質增生引起,或滑膜炎性滲出致關節腔積液引起。
(3)膝關節活動受限:因疼痛的原因,患者膝關節屈伸活動度減小,可引起失用性肌萎縮。
(4)膝關節畸形:膝關節畸形是OA的晚期表現。膝內翻畸形是OA最常見的畸形,俗稱O形腿。
4.膝關節骨性關節炎如何診斷?
診斷主要包括以下幾點:
(1)關節疼痛,活動加劇,休息後好轉或出現「休息痛」。
(2)關節活動不靈活、僵硬,晨起或休息後出現不能立即活動或出現摩擦生及關節絞索現象等。
(3)關節腫脹,主動或被動活動受限。
(4)病程長且嚴重者出現關節周圍肌萎縮。關節畸形,膝內翻最常見。
(5)X線檢查顯示關節間隙變窄,關節邊緣骨贅形成。後期骨端變形,關節表面不平整;軟骨下骨有硬化和囊腔形成。MRI檢查可見關節軟骨破壞。
(6)排除其他病變。
5.膝關節骨性關節炎的關節晨僵與其他關節炎有區別麼?
本病可出現晨起或關節靜止一段時間後僵硬感,活動或溫水浸泡後可緩解。時間一般數分鐘至十幾分鐘,很少超過半個小時。其他關節疾病的晨僵,或活動後加重,或持續時間過長(超過30分鐘)。
6.膝關節骨性關節炎在X線片上最基本的特征是什麼?
(1)關節間隙變窄,個別嚴重病例關節間隙甚至會消失。
(2)軟骨下骨密度增高。
(3)骨贅形成,即通常所說的骨刺,往往在關節邊緣或軟組織的止點處形成骨贅。
以上三點只要具備兩點即可診斷為膝關節骨性關節炎。
7.膝關節骨性關節炎應該與那些疾病鑒別?
膝關節骨性關節應與類風濕性關節、銀屑病性關節炎、痛風性關節炎等鑒別。
8.如何正確對待膝關節骨性關節炎的風險因素?
了解不可改變的,預防可改變的。從哪些人容易患骨關節炎,我們就知道骨關節炎的風險因素了。其中,不可改變的包括:年齡、遺傳與性別,只能被動接受,不可改變,也無法干預,就不要去煩神了。關注並改變可改變的:比如肥胖,研究證實,單純減輕體重就可降低肥胖者發生症狀性膝關節骨關節炎的風險;比如過量運動與特種職業,如風鑽工人、運動員等,可減少勞動強度或改變職業等來預防;還有避免外傷並及時治療等,發生韌帶撕裂、半月板碎裂等外傷,應及時治療。
9.膝關節骨性關節炎常用哪些檢查?
患者的血液臨床化驗指標一般沒有變化,伴有滑膜炎的骨關節炎患者,血液化驗可出現c反應蛋白(CRP)以及血沉(ESR)的輕度升高。
影像學檢查是最主要的檢查手段。不僅可以幫助確診,而且有助於評估關節損傷的嚴重程度、評價疾病進展性和治療反應、及早發現疾病或相關的並發症。影像學檢查,包括x線、磁共振、超聲等。
除非難以診斷或作診斷性治療,一般不做關節腔滑液的檢查(關節穿刺)。
10.膝關節骨性關節炎總體治療原則是什麼?
要牢記:膝關節骨性關節炎是一種無法治愈的疾病。因此,治療原則應以保守治療為主,非藥物治療聯合藥物治療為主,必要時手術治療。治療主要目的在於緩解疼痛、阻止和延緩疾病的進展、保護關節功能、改善生活質量。
11.非手術方法如何治療膝關節骨性關節炎(OA)?
(1)減少關節負重。理療、體療減輕症狀保持關節穩定是OA主要治療策略。對OA的藥物治療策略應著眼於早診斷、早治療及長療程。在患者出現症狀而關節軟骨尚未發現明顯病變,關節間隙尚未變窄即可開始預防及綜合性治療。病人應適當休息,在正常生活工作的范圍內,盡量減少膝關節的負重,一般不需要完全休息。在日常活動中注意減少或避免有害動作,上下樓梯應扶樓梯扶手。從坐位站起時,用手支撐座椅扶手以減少關節軟骨所承受的壓力。病情嚴重時應扶手杖行走。有人主張應用下肢支具,但病人一般不能接受。膝關節積液嚴重時應臥床休息並進行膝部理療。
(2)為了保持膝關節穩定性及減少股四頭肌萎縮,應每日適當進行肌肉鍛煉,每日可進行15min直腿抬高鍛煉。游泳鍛煉既可減少膝關節的負重,也可進行肌肉鍛煉,是一種較好的鍛煉方法。
(3)藥物治療。
12.治療膝關節骨性關節炎(OA)的常用藥物有哪些?
目前OA的治療藥物分為改善症狀和改善病情兩類藥物。
OA治療仍然以抗炎止痛藥和非甾體類抗炎藥(NSAID)的症狀治療為主,這類藥包括阿司匹林、對乙酰氨基酚、布洛芬、尼美舒利、羅非昔布、塞來昔布等,該類藥具有抗炎、抗風濕、鎮痛、退熱和抗凝血等作用,臨床上廣泛用於骨性關節炎、類風濕性關節炎、多種發熱和各種疼痛症狀的緩解;消炎鎮痛藥首選對乙酰氨基酚,具有良好的止痛效果。也可選用COX-2抑制劑,如羅非昔布、塞來昔布。如果仍無效,可用曲馬多。硫酸氨基葡萄糖有延緩OA發展作用,可以長期服用。
13.非甾體抗炎藥治療膝關節骨性關節炎的不良反應有哪些?
臨床上主要的不良反應發生在胃腸道:可出現上腹部不適、隱痛、惡心、嘔吐、飽脹、嗳氣、食欲減退等消化不良症狀。長期口服非甾體抗炎藥的患者中,有10%-25%的患者發生消化性潰瘍,其中有小於1%的患者出現嚴重的並發症如出血或穿孔。
14.膝關節骨性關節炎怎樣選擇玻璃酸產品?
首先,不推薦該療法。其次,產品代數越高越好。該產品目前已經發展到第三代了。
15.手術方法如何治療膝關節骨性關節炎?
目前手術治療主要是膝關節鏡下關節沖洗清理術、膝關節表面置換術和膝關節單髁置換術。
16.什麼是膝關節骨性關節炎的膝關節鏡下關節清理術?
膝關節鏡手術是一種微創手術,在鏡下可削除或磨削游離的軟骨面,切除侵入軟骨面滑膜的滑膜。切除妨礙關節活動的骨刺及游離體,咬除撕裂的半月板,並用大量生理鹽水進行關節沖洗。雖然此手術是一姑息性手術,具有手術損傷小,術後恢復快的優點。很多醫生經驗認為此療法仍是一成功的姑息性療法。對無明顯畸形(內外翻)者效果較好。
17.什麼是膝關節骨性關節炎的膝關節表面置換術?
膝關節表面置換術是通過去除病變及增生的骨、滑膜等組織,矯正膝關節畸形,通過人工假體覆蓋在股骨、胫骨表面從而使患者獲得一個活動良好,無痛的關節。相當於口腔科中的牙冠治療,手術效果良好。
18.膝關節骨性關節炎什麼時候可以行膝關節表面置換術?
主要根據病人膝關節的疼痛程度和功能障礙的嚴重程度和期限。適合手術的人群:
(1)膝關節的晚期病變;
(2)患者患側膝關節的疼痛和功能障礙的期限1年以上;
(3)經各種非手術治療無效半年以上;
(4)X線片表現為晚期病變。
(5)能夠理解並配合術後康復訓練(如果患者的負重型很差,不能在手術後配合康復訓練,或雖然病變很嚴重,但是預期手術後仍然不能行走的患者,均不能用於接受膝關節表面置換術)
19.膝關節骨性關節炎關節置換術越早越好麼?
關節置換術,通俗地說,就是換關節了。有著嚴格的手術指證:對於經內科治療無明顯療效,病變嚴重及關節功能明顯障礙以及60歲以上的患者可以考慮。該方法是治療骨關節炎的終極方法,手術創傷性較大,需嚴格掌握其適應症,避免出現並發症。
對於較年輕的患者,換過人工關節後,因關節磨損導致的關節翻修幾率比較高,而且翻修成功率明顯低於初次置換。所以更要慎重。
關節融合術,一般只是作為關節置換術失敗後的補救措施。
20.膝關節骨性關節炎人工膝關節的使用壽命是多少年?
人工膝關節術後10-15年的假體存活率為95%。其術後遠期失敗的主要原因是聚乙烯平台的磨損和假體的松動。
21.膝關節骨性關節炎膝關節表面置換術大概需要多長手術時間?
一般畸形不嚴重的病例,關節外科醫生的手術時間在1-2個小時左右。
22.膝關節骨性關節炎膝關節表面置換術的常見並發症有哪些?
膝關節置換術後有感染、深靜脈血栓、假體松動、關節不穩定及假體周圍骨折等並發症。
23.膝關節骨性關節炎膝關節表面置換術感染的發生率大致是多少?
膝關節置換術後感染在近年來發生率漸進下降,已低於1%,雖然不是導致手術失敗的主要原因,但無論是早期或遲發感染依然是最重要和最具威脅的並發症之一。
24.什麼是膝關節骨性關節炎的膝關節單髁置換術?
單髁置換術是相對於膝關節表面置換術而言的,此手術只置換膝關節內側間室,而外側間室不做置換。故此手術損傷小,術後恢復快,效果優良。對於只有膝關節內側病變,且下肢畸形不明顯的患者,可以考慮行膝關節單髁置換術。
25.膝關節骨性關節炎膝關節表面置換術後多長時間可以下地活動?
膝關節表面置換術後一般1-2天後,可以借助助步器下地行走。術後2周拆線。
26.膝關節骨性關節炎膝關節表面置換術後還需要服用哪些藥物?
膝關節表面置換術後需要服用5周抗血栓藥物,用來預防下肢深靜脈血栓。有些患者術後一段時間仍會有酸痛的症狀,可以繼續服用非甾體抗炎藥。
27.膝關節骨性關節炎膝關節表面置換術後應該注意哪些?
膝關節表面置換術後應進行康復功能鍛煉,使膝關節盡量大的恢復到正常的活動度;術後定期隨訪,預防骨質疏松,預防人工關節感染;上下樓梯等日常活動沒有特殊注意事項。
28.膝關節骨性關節炎膝關節表面置換術的康復治療有什麼特點?
一般從術後數小時即可開始。開始時從小角度開始,要求術後2周,屈膝角度應達到90°。康復科醫師會對患者進行指導,包括肢體的主動功能練習。
29.膝關節骨性關節炎關節鏡微創治療效果好不好?
效果有爭議,因人而異,有研究說該方法只能起到類似安慰劑的作用。關節鏡微創治療是通過關節沖洗、游離體摘除(如膝關節內破裂、游離的半月板)、清理術、軟骨修復術等來治療骨關節炎,對早期骨關節炎具有良好療效,但不適用於關節強直、畸形等明顯症狀。
30.膝關節骨關節炎患者最好不要多運動?
這種觀點非常錯誤,除了骨關節炎急性期、關節腫脹的患者需要限制活動外,運動鍛煉不可少。有人錯誤的認為,骨關節炎既然是一種長期的磨損、退化性疾病,因此得了骨關節炎後,應當盡量少活動。實際上,適當的運動不僅能防止肌肉萎縮、延緩關節退變的進展,更重要的是對「三高」及心、腦血管疾病等老年病具有防治作用。適當的運動,還可以減輕體重。
31.膝關節骨關節炎患者如何進行運動鍛煉?
患者需要針對自己的自身狀況,制定輕到中度的運動方案,越早越好。目標為,減輕疼痛,改善關節運動范圍及靈活性,減輕體重等。游泳、自行車、劃船、深水跑步等均可。
注意,每次30~45分鐘,每周3~5次即可。出現下列狀況時,應停止運動,並咨詢醫生:關節疼痛加劇、腫脹、僵硬、眩暈、輕度頭痛、氣短。
32.膝關節骨關節炎需要補充維生素麼?
適當的補充維生素A、C、D、E。維生素A、C、E可能主要通過其抗氧化機制而有益於骨關節炎的治療。維生素D則通過對骨的礦化和細胞分化的影響在骨關節炎治療中發揮作用。
33.骨質疏松與膝關節骨關節炎有什麼關系?
這二者之間有一個糾結的關系。骨質疏松很可能是骨關節炎病的發病原因之一,但是骨關節炎卻使轉化生長因子-B活躍,從而使成骨細胞效果延長,防止了局部骨質疏松的發生。而骨刺的形成可能是關節邊緣的軟骨下異常成骨所致。從臨床經驗來看,有膝關節骨關節炎的患者,一般有腰椎骨密度的增加,但卻沒有髋關節骨密度的增加。
34.大部分膝關節骨關節炎患者患者不會正確使用手杖?
是的,這是一個容易被忽略的重要問題。適當使用手杖是重要的輔助手段,尤其是髋關節骨關節炎患者,在步行時使用手杖能減少40%的髋關節受力。用患病的髋或膝關節的對側手使用手杖,在行走時,手杖要先行於患側肢體。手杖合適的尺寸應使肘關節呈20度左右的屈曲位,手杖合適的長度大約等於下肢的長度。
35.減肥對膝關節骨關節炎真的重要麼?
減肥對骨關節炎患者非常重要。根據研究,肥胖女性患骨關節炎的風險增加4倍,肥胖男性患骨關節炎的風險增加5倍;而對於已經肥胖的人來說,至少減重5%,才能有效降低各承重關節的負重。每降低體重指數(體重除以身高平方得出的數字,是衡量人胖瘦程度的一個標准)2個點,發生骨關節炎的幾率就降低50%。